Traumatologie faciale : les fractures du malaire
Résumé
La fracture du malaire correspond à une fracture de l'os de la pommette ou os zygomatique. C'est une fracture faciale fréquente, qui est due en général à un choc direct sur la pommette qui recule et donne un aspect enfoncé et inesthétique de la pommette. Cet enfoncement est souvent peu visible au départ (il est masqué par l'oedème facial). Pour des raisons anatomiques, toute fracture complète du malaire s'accompagne d'une fracture du plancher de l'orbite.
Le traitement de cette fracture est chirurgical sous anesthésie générale, si elle entraîne des séquelles esthétiques ou fonctionnelles (Enfoncement de la pommette, œil enfoncé ou vision double).
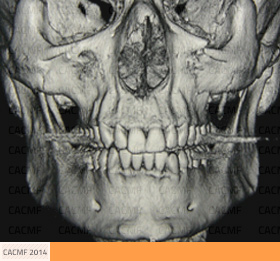
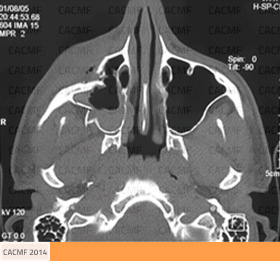
Les conséquences de cette fracture
Les conséquences d'une fracture du malaire sont :
Esthétiques
- L'effacement des reliefs osseux de la pommette lié à son enfoncement est responsable d'une asymétrie faciale inesthétique.
Fonctionnelles
- Le déplacement de l'os malaire peut provoquer la compression du nerf infra-orbitaire qui passe dans un canal situé sous le plancher de l'orbite. Ceci est responsable de troubles de la sensibilité de la joue, de la partie latérale du nez, de la lèvre supérieure et des dents supérieures. Ces troubles régressent généralement en quelques semaines à quelques mois aprés l'intervention.
- Les conséquences fonctionnelles d'une fracture du malaire sont aussi celles de la fracture du plancher de l'orbite qui l'accompagne : vision double (diplopie) dans certaines positions du regard, oeil creux et enfoncé (enophtalmie).
Pourquoi opérer ?
Une fracture non déplacée du malaire (et du plancher de l'orbite qui l'accompagne) qui n'entraîne aucune conséquence esthétique ou fonctionnelle n'a pas lieu d'être opérée.
Chaque fois que la fracture est enfoncée et/ou qu'elle a des conséquences fonctionnelles, le traitement chirurgical est nécessaire.
Une fracture du malaire doit être opérée dans les 10 jours qui suivent le traumatisme. Il est parfois nécessaire d'attendre quelques jours afin que l'oedème régresse et que l'examen de la mobilité de l'oeil soit possible.
Comment se déroule l'intervention ?
L'intervention nécessite une anesthésie générale.
Une consultation d'anesthésie d'urgence ainsi qu’une hospitalisation sont donc indispensables.
L'hospitalisation durera en moyenne de 1 à 3 jours.
Schématiquement, l'intervention se déroule de la façon suivante :
Il existe deux grands types de traitement chirurgical des fractures mandibulaires :
- La fracture est réduite; c'est à dire que l'os malaire déplacé est remis à sa place. Parfois, ce seul geste suffit. La réduction de la fracture est stable. Il n'est pas nécessaire de faire plus. L'intervention est terminée. Il n'y a alors pas de cicatrice en dehors d'une petite plaie de 1 mm au niveau de la joue ou des points dans la bouche selon la technique utilisée.
- Parfois, la réduction de la fracture reste instable; c'est à dire que l'os malaire a toujours tendance à bouger malgré la réduction. L'ostéosynthèse est alors nécessaire. L'ostéosynthèse consiste à fixer l'os malaire fracturé à sa bonne place grâce à des miniplaques et des vis en titane. Selon les cas, une ou deux miniplaques en titane sont disposées autour de l'oeil, sur le cadre péri-orbitaire. Pour mettre en place ces plaques d'ostéosynthèse, une ou deux plaies opératoires sont réalisées au niveau de la queue du sourcil et de la paupière inférieure. La cicatrice de la queue du sourcil est peu visible, dissimulée dans le sourcil. La cicatrice au niveau de la paupière inférieure est la même que celle de la chirurgie esthétique des paupières (blépharoplastie); elle est souvent quasi-invisible. Dans de rares cas de fracture trés déplacée du malaire, une troisième plaque d'ostéosynthèse est mise en place sur le cintre malaire, par une voie d'abord endobuccale qui ne laisse donc pas de cicatrice visible. Ces différentes étapes dépendent aussi du fait qu'il existe une fracture compliquée de troubles fonctionnels ou non du plancher de l'orbite. Une fracture non déplacée du malaire associée à une fracture du plancher de l'orbite compliquée de troubles fonctionnels (diplopie) nécessitera tout de même une intervention. Une fracture réduite et stable du malaire associée à une fracture du plancher de l'orbite compliquée de troubles fonctionnels sera souvent ostéosynthésée.
Les suites et les soins post-opératoires
La durée de l’hospitalisation est en général de 1 à 3 jours.
Les suites et traitement post-opératoires comportent :
- Des antalgiques simples.
- Un oedème plus ou moins importante péri-orbitaire qui régresse en quelques jours.
- Des soins post-opératoires (soins locaux) sont nécessaires pendant une période de 8 à 10 jours.
- Des soins d'oeil par collyres antiseptiques et pommade cicatrisante sont parfois nécessaires.
- L’ablation des points est effectuée en général vers le 7 ou 8ième jour post-opératoire.